Apesar de a infertilidade ser um problema complexo, é bastante comum, atingindo cerca de 15% dos casais que tentam conceber. Em até 50% dos casais com dificuldade em engravidar, o problema é pelo menos parcialmente relacionado ao homem. É essencial que se avalie o homem para detectar as causas, tratáveis ou não, desse problema de saúde. Felizmente, com os procedimentos e medicações atuais, o diagnóstico de infertilidade pode apenas significar que o caminho da paternidade pode ser desafiador, mas não impossível.
A fertilidade masculina depende da produção de espermatozoides normais e da sua transferência à vagina. O processo começa com a espermatogênese (o desenvolvimento dos espermatozoides nos testículos). Os espermatozoides são produzidos por um processo complexo de divisão celular que dura vários meses. Uma vez formados, os espermatozoides deixam os testículos e são armazenados nos epidídimos, onde completam seu desenvolvimento. Eles são, então, transportados pelos ductos deferentes e uretra na ejaculação. A produção e maturação dos espermatozoides requer a presença de um molde genético intacto, além de fatores ambientais favoráveis. A presença de níveis adequados do hormônio masculino, a testosterona, e a temperatura testicular levemente reduzida são particularmente necessárias.
A infertilidade masculina é qualquer condição na qual o homem afeta negativamente a probabilidade de que sua parceira engravide. Frequentemente esses problemas surgem quando o homem é incapaz de produzir ou transferir espermatozoides totalmente funcionais.
Seu médico vai pesquisar a presença de defeitos estruturais no sistema reprodutivo, deficiências hormonais, doenças ou mesmo traumatismos que podem prejudicar sua fertilidade. A investigação dará ênfase a muitas combinações possíveis de fatores, sendo os mais comuns:
 Alterações dos espermatozoides: Problemas na produção e desenvolvimento dos espermatozoides são os problemas mais comuns da fertilidade masculina. Os espermatozoides podem estar subdesenvolvidos, com formato anômalo ou serem incapazes de se mover adequadamente. Outra possibilidade é que os espermatozoides sejam normais, mas sejam produzidos em número muito reduzido (oligospermia), ou estejam ausentes (azoospermia).
Alterações dos espermatozoides: Problemas na produção e desenvolvimento dos espermatozoides são os problemas mais comuns da fertilidade masculina. Os espermatozoides podem estar subdesenvolvidos, com formato anômalo ou serem incapazes de se mover adequadamente. Outra possibilidade é que os espermatozoides sejam normais, mas sejam produzidos em número muito reduzido (oligospermia), ou estejam ausentes (azoospermia).
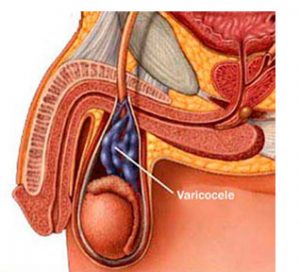
Varicoceles: Essas veias escrotais dilatadas estão presentes em 16% de todos os homens, mas são mais comuns nos inférteis – 40%. Elas prejudicam o desenvolvimento dos espermatozoides por dificultarem a drenagem de sangue. Varicoceles são facilmente descobertas ao exame físico, uma vez que as veias têm um aspecto característico à palpação. Algumas vezes elas são suficientemente grandes para serem visualizadas. A varicocele é a causa corrigível de infertilidade mais comum no sexo masculino.
Ejaculação Retrógrada: A ejaculação retrógrada ocorre quando o sêmen é projetado para o interior da bexiga ao invés de ser expelido pelo pênis. Isso ocorre pela incapacidade dos músculos do colo vesical se fecharem durante o orgasmo. É uma dentre muitas dificuldades que os casais podem apresentar para transferir o esperma para a vagina. A ejaculação retrógrada pode ser causada por algum procedimento cirúrgico, medicações ou doenças neurológicas. Sinais desta condição podem incluir urina turva após a ejaculação ou ejaculação reduzida ou ausente com orgasmo presente.
Infertilidade Imunológica: Desencadeada pela resposta imunológica do homem contra os seus próprios espermatozoides. Geralmente é resultado de trauma, cirurgia ou infecção. O corpo produz anticorpos que atacam os espermatozoides, evitando que eles tenham função e movimentação normais. Apesar dos pesquisadores ainda não compreenderem completamente como os anticorpos pioram a fertilidade, já se sabe que eles podem dificultar tanto a movimentação dos espermatozoides até o útero quanto sua penetração no óvulo.
Obstrução: A obstrução da passagem normal dos espermatozoides pode ser causada por uma série de fatores, como infecções de repetição, cirurgias (inclusive a vasectomia), inflamação ou doenças congênitas. Qualquer parte do sistema reprodutivo masculino, como os ductos deferentes ou epidídimos, pode ser obstruída, evitando o transporte normal de espermatozoides dos testículos para a uretra, onde eles deixam o corpo, pela ejaculação.
Hormônios: Hormônios produzidos pela glândula hipófise são responsáveis por estimular a produção de espermatozoides pelos testículos. Desta forma, quando os níveis destes hormônios se encontram muito reduzidos, pode haver problemas na produção e desenvolvimento dos espermatozoides.
Genética: A genética tem papel central na fertilidade, até mesmo por que os espermatozoides transportam metade do material genético para o óvulo. Anormalidades no número de cromossomos ou em sua estrutura, assim como deleções no cromossomo Y também podem debilitar a fertilidade.
Medicações: Alguns remédios podem alterar a produção de espermatozoides, assim como sua função e a ejaculação. Essas drogas geralmente são prescritas para tratar doenças como artrite, depressão, problemas digestivos, infecções, hipertensão arterial e até mesmo o câncer.
COMO SE DIAGNOSTICA A INFERTILIDADE?
O processo começa com uma anamneses (quando o médico conversa com o paciente para colher dados sobre sua doença) e um exame físico completo e geralmente continua com exames de sangue e um espermograma.
A partir de uma amostra de sêmen obtida geralmente pela masturbação, o médico poderá ter informações acerca do volume de sêmen, número, concentração, estrutura e mobilidade dos espermatozoides.
Mesmo que o espermograma evidencie pouco ou nenhum espermatozoide, isso não necessariamente significa infertilidade definitivamente. Valores reduzidos em qualquer dos parâmetros pode apenas indicar um problema com o desenvolvimento ou transporte de espermatozoides que simplesmente necessita ser investigado.
O seu médico pode solicitar, por exemplo, uma ultrassonografia transretal, um exame de imagem que introduz um transdutor pelo reto para visualizar os dutos ejaculatórios. Esse exame ajuda a avaliar se essas estruturas estão pouco desenvolvidas ou obstruídas por cistos, calcificações ou outras causas.
Uma biópsia testicular pode ser necessária quando o espermograma evidencia uma quantidade muito reduzida de espermatozoides ou a sua ausência. Esse exame é realizado no centro cirúrgico e requer anestesia e uma pequena incisão na bolsa escrotal. Outra opção é realizá-lo no consultório com anestesia local e utilizando uma agulha, ao invés de fazer a incisão. Em ambos os casos um pequeno fragmento de tecido é retirado de cada testículo para análise microscópica. A biópsia tem dois objetivos: determinar a causa da infertilidade e capturar espermatozoides para utilizar em reprodução assistida.
Além do espermograma, seu médico pode solicitar um perfil hormonal para excluir doenças mais graves e avaliar qual órgão não funciona adequadamente. O FSH (hormônio folículo estimulante), por exemplo, é o hormônio hipofisário responsável por estimular a produção de espermatozoides pelos testículos. Níveis elevados deste hormônio podem indicar que a hipófise está tentando estimular os testículos, mas eles não conseguem responder.
TRATAMENTO:
O tratamento da infertilidade masculina depende da sua causa. Em alguns casos mais graves, não há tratamento. Todavia, muitas vezes há drogas, cirurgias e técnicas de reprodução assistida que podem solucionar muitas das causas de infertilidade. As opções são:
Cirurgia: A varicocelectomia é usada frequentemente para corrigir as veias escrotais dilatadas. Há estudos que mostram que esse tratamento resulta na melhora da mobilidade dos espermatozoides, de sua concentração e de sua estrutura. Em alguns casos também é possível tratar com cirurgia a obstrução que leva a infertilidade. Quando o homem já foi submetido a uma vasectomia, a cirurgia de reversão da vasectomia com uso de um microscópio é muito eficaz.
Drogas: O uso de remédios é fundamental para corrigir a ejaculação retrógrada e a infertilidade imunológica. Além disso, a deficiência hipofisária pode ser corrigida com drogas como o clomifeno ou a gonadotrofina.
Caso essas técnicas falhem, existem técnicas de reprodução assistida que leva a concepção sem que haja relação sexual. Dependendo do caso, o médico pode optar por:
Inseminação intrauterina (IUI): Ao introduzir os espermatozoides diretamente no útero a IUI evita o muco cervical que pode ser danoso aos espermatozoides, além de posicioná-los próximo às tubas uterinas onde ocorre a fertilização. A IUI é frequentemente bem sucedida quando há redução no número de espermatozoides, problemas de mobilidade, ejaculação retrógrada, infertilidade imunológica e outras causas de infertilidade.
Fertilização in vitro (IVF): É a fertilização que ocorre fora do corpo humano, em uma placa de Petri de um laboratório. O óvulo da parceira ou de uma doadora é combinado aos espermatozoides. Para que seja possível a IVF, é necessário estimular os ovários com drogas que vão permitir a captação de múltiplos óvulos maduros. Após 48 a 72 horas de incubação, o óvulo fertilizado (embrião) é implantado no útero, o que deve resultar em uma gravidez. A IVF é empregada principalmente em mulheres com obstrução das tubas uterinas, mas também é utilizada ocasionalmente em homens com oligospermia.
Injeção intracitoplasmática (ICSI): Uma variação da fertilização in vitro, esse procedimento revolucionou o tratamento da infertilidade masculina grave e permitiu que casais anteriormente considerados estéreis pudessem conceber. Ele consiste em introduzir um único espermatozoide diretamente no interior do óvulo com o auxílio de uma agulha microscópica. Uma vez fertilizado, o óvulo é transferido ao útero. Seu médico pode indicar a ICSI se o seu espermograma evidenciar muitos problemas ou mesmo ausência de espermatozoides, uma vez que os espermatozoides podem ser extraídos diretamente dos testículos ou epidídimos através de uma cirurgia.
